Esame obiettivo Cardiologico
La diagnosi fisica è quella branca della pratica medica in cui la diagnosi della malattia è fatta attraverso l’uso di uno o più dei nostri sensi: vista, olfatto, gusto, tatto ed auscultazione.
ODORATO
L’uso dell’odorato, raramente utilizzato in medicina, se non in alcuni casi come “l’odore di ammoniaca” nei pazienti uremici, il “respiro acetonemico” della chetosi diabetica, ha in ambito cardiologico l’impatto dell’odorato è del tutto assente.
Gli Indù furono i primi ad utilizzare il gusto come strumento per la determinazione della dolcezza nell’urina diabetica. Questa pratica continuò nel medioevo e nel rinascimento europeo. Ma anche in questo caso, il gusto non ebbe nessun impatto sulla valutazione della malattia cardiaca.
DIAGNOSI FISICA
La diagnosi fisica si è sviluppata sulla base dei sensi rimanenti, e perciò viene comunemente decritta come composta da 4 elementi: ispezione, palpazione, percussione ed auscultazione. Lo sviluppo della diagnosi fisica nelle malattie del sistema cardiovascolare fu trattato in profondità nel 1824 da René Joseph Hyacinthe Bertin (11aprile 1757 – 15agosto 1828) nel testo “Traité des Maladies du Coeur et des Gros Vaisseaux” alla redazione della quale collaborò il suo allievo Jean Baptiste Bouillaud (16settembre 1796 – 29ottobre 1881).
Cecilia Mettler racconta la pratica mesopotamica di esporre i malati nella piazza del mercato cosicché i passanti potessero esprimere le loro opinioni sulla natura della malattia. Descrizioni vivaci di malattie, basate principalmente sull’ispezione, si possono trovare, come indicato da questa citazione mesopotamica, nel testo di Castiglioni:
“il malato tossisce frequentemente, il suo sputo è denso e talvolta contiene sangue, il suo respiro ha un suono simile al flauto, la sua pelle è fredda ma i suoi piedi sono caldi, suda in continuazione ed il suo cuore è molto disturbato”.
Dettagliati quadri clinici contenenti elementi visivi pertinenti furono descritti anche da Ippocrate. Un esempio è la seguente descrizione di Ippocrate:
“… Un naso acuto, occhi incavati, tempie collassate, orecchie fredde, contratte e con i lobi ripiegati; la cute della fronte ruvida, distesa e secca; il colore della faccia che è verde, nero, pallido o grigio”.
Questo è il famoso complesso di sintomi conosciuto alle generazioni di medici come la “facies ippocratica” ed indicativo di morte incombente.
La pratica ippocratica dell’osservazione oggettiva fu ulteriormente amplificata e raffinata dagli alessandrini. Nell’epoca romana, Areteo di Cappadocia, molto famoso come seguace di Ippocrate, diede particolare enfasi all’osservazione e lasciò ai posteri delle buone descrizioni.
“E c’è una differenza di fuoriuscita, se questo [il sangue] sgorga da un’arteria piuttosto che da una vena. Se è scuro, denso e facilmente coagulabile allora proviene da una vena; in questo caso c’è meno pericolo e la fuoriuscita è più facile da arrestare. Se, invece, proviene da un’arteria, è rarefatto, ha un colore giallo brillante e non coagula subito, il pericolo è maggiore ed è più difficile arrestarne la fuoriuscita; in questo caso le pulsazioni dell’arteria provocano l’emorragia e i lembi della ferita non si chiudono per i continui movimenti del vaso“
Anche le escrezioni erano soggette a scrutinio visivo. In particolare l’uroscopia fu parte integrante dell’esame obiettivo.
IL POLSO
 L’impiego della palpazione nella diagnosi medica è un logico corollario all’ispezione. Le limitazioni imposte da tale metodo in virtù delle peculiarità di ogni soggetto (come l’obesità e lo spessore della parete toracica) ne hanno relegato l’uso ad un ruolo secondario per la valutazione della disfunzione cardiaca.
L’impiego della palpazione nella diagnosi medica è un logico corollario all’ispezione. Le limitazioni imposte da tale metodo in virtù delle peculiarità di ogni soggetto (come l’obesità e lo spessore della parete toracica) ne hanno relegato l’uso ad un ruolo secondario per la valutazione della disfunzione cardiaca.
La localizzazione dell’impulso apicale venne proposta come uno strumento per determinare le dimensioni cardiache. Comunque, la possibilità di sfruttare in modo preciso questa tecnica era ostacolata dalle ragioni appena citate e altre anomali circostanze riguardanti i polmoni, lo spazio pleurico e la cavità addominale. È probabile che anche per queste ragioni il polso sia diventato un parametro così importante per la valutazione attraverso la palpazione della funzione cardiaca. Per la praticità e facilità con cui può essere valutato, il polso radiale è diventato il sito più popolare. Altri siti sono diventati per varia ragione sedi per la valutazione di vari stati patologici così che si è sviluppata una grande mole di conoscenza non solo grazie al polso radiale, ma anche grazie alle pulsazioni epigastriche, soprasternali e venose oltre che alle pulsazioni trasmesse alla dita ed alle mani da un aneurisma. L’esame tattile del polso è stato considerato per molti secoli un “messaggero infallibile”.
sfigmo
La parola polso deriva dal latino pulsare e significa palpito o battito. Essa connota anche altri termini come il colpo, la spinta e la pressione. “Sfigmo” era l’equivalente greco di polso. I Greci definivano le modificazioni della frequenza come “sfigmiche”.
I primi riferimenti al polso, tra gli antichi, si possono trovare nel papiro Ebers e nel papiro Edwin Smith. La descrizione nel papiro Ebers è la seguente:
“I principi della scienza del medico. Per conoscere i movimenti del cuore e per conoscere il cuore … Dal cuore partono i vasi che vanno in tutto il corpo … se il medico pone il suo dito sulla testa, sul collo, sulla mano, sull’epigastrio, sul braccio o sulla coscia, in ogni parte può ritrovare il movimento del cuore che corre attraverso i vasi a tutte le membra … Quando il cuore è malato, la sua attività viene svolta in modo imperfetto; i vasi che provengono dal cuore diventano inattivi, così che non si può più sentirli … Se il cuore trema, ha poca forza, crolla e la malattia avanza.”
Il papiro di Edwin Smith presenta le seguenti osservazioni sul polso e la sua relazione con il battito cardiaco:
“… esaminare equivale a misurare una certa quantità con uno staio o a contare qualcosa con le dita … come misurare il disturbo di un uomo per conoscere l’azione del cuore. Ci sono dei canali [nel cuore] diretti ad ogni membra. Ora, se il sacerdote di Sekhmet o qualunque medico mette le sue mani o le sue dita sulla testa, sulle due mani, … sui due piedi, egli misura il cuore … perché la sua pulsazione è in ogni membra … Misurare … il suo cuore per riconoscere le indicazioni che provengono dal suo interno; significa … sapere cosa succede al suo interno.”
Nella pratica reale il polso veniva misurato con l’aiuto di un vaso di terracotta che agiva da orologio. Questo vaso aveva un piccolo buco nel fondo che permetteva all’acqua di uscire goccia a goccia. La frequenza del polso veniva determinata correlando i battiti alle gocce d’acqua.
IL POLSO NELL’ANTICHITà

Lo studio del polso era molto importante nella medicina cinese e risale a 2700 anni prima di Cristo, durante il regno dell’imperatore Shen Nung. La valutazione del polso continuò ad essere divulgata da Pien Ch’iao durante il VI secolo a.c. Nei secoli, la grande quantità di informazioni accumulate tra i cinesi fu tale che necessitò di numerosi volumi e trattati, i quali dovevano essere anche preservati. Oggi c’è una certa confusione sul numero di questi trattati e sugli autori. I cinesi utilizzarono undici posizioni per esaminare il polso. Questo veniva palpato tre volte usando pressioni leggere, medie e forti. Una certa attenzione veniva riservata alle condizioni ambientali, alla negromanzia e all’influenza divina.
Fu anche strettamente osservata la preservazione del riserbo femminile. Il polso femminile veniva palpato attraverso una parete divisoria in bambù. Il conteggio dei battiti era ottenuto utilizzando come punto di riferimento gli atti respiratori del medico.
Anche in India ci si preoccupò del polso, come dimostrano molti trattati sull’argomento e come indicano gli insegnamenti ayurvedici. Gli Indù riconobbero il valore diagnostico delle varie caratteristiche del polso come la frequenza, il ritmo e la regolarità. Secondo loro il polso andava valutato sulla parte destra nel maschio ed a sinistra nella femmina.
IL POLSO NELLA MEDICINA DELL’ANTICO MONDO GRECO-ELLENISTICO
Il primo medico greco ad occuparsi con attenzione del polso fu Protagora di Cos (400 a.c.). Egli descrisse la tachicardia e la bradicardia. Sebbene anche Ippocrate misurasse il polso, fu Erofilo (335-280 ac) colui che entrò nel dettaglio riguardo a frequenza, ritmo, tensione ed ampiezza. Erofilo misurava la frequenza con un orologio ad acqua (clessidra) di sua invenzione. Altri importanti figure furono quelle di Prassagora, del quale non è rimasta nessuna opera, Erasistrato, Aristotele e Rufo di Efeso. Erasistrato (304-250 ac) descrisse la trasmissione del polso come simile all’onda. Aristotele sembrò apprezzare una relazione tra il polso ed il cuore così come indicato dai seguenti commenti:
“Il polso è legato alla costituzione del cuore ed appare agli inizi della vita come possiamo vedere nella dissezione degli animali vivi e nella formazione del pulcino all’interno dell’uovo”.
Fu comunque Rufo di Efeso, che probabilmente esercitò al periodo dell’imperatore Traiano, il primo a chiarire definitivamente il concetto di sincronia tra polso e battito cardiaco. Egli propose anche la tesi che le pulsazioni delle fontanelle nei bambini fossero dovute alla pulsazioni arteriose.
Galeno ed il polso
Galeno fu molto prolifico. Egli scrisse almeno 18 saggi sul polso. Il principio fondamentale della sfigmologia galenica è che ogni organo ha un proprio polso e che ogni malattia ha un proprio polso caratteristico. Egli amplificò e modificò le credenze di Erasistrato e del compagno alessandrino Erofilo riguardo ai meccanismi responsabili del polso. La teoria fondamentale dell’antichità sosteneva che l’attività del polso arterioso era dovuta al “pneuma” o all’aria che riempiva le arterie. Fu Erasistrato a proporre l’idea che il pneuma delle arterie derivasse dalla respirazione. Galeno scrisse:
“Il polso è quella peculiare azione iniziata dal cuore e che prosegue nelle arterie, le quali vengono mosse sia in diastole che in sistole; attraverso questa azione si mantiene il bilancio tra il calore innato e lo spirito animale generato nel cervello … La capacità pulsatile del cuore ha la sua fonte nella sua sostanza …”
Galeno descrisse cinque caratteristiche principali del polso determinato dalla palpazione del polso radiale, un sito che lui prediligeva in quanto ritenuto il migliore per questa manovra.
caratteristiche del polso secondo galeno

Queste caratteristiche sono sorprendentemente simili a quelle che oggi valutano i clinici di tutto il mondo, ed includono velocità, ritmo, compressibilità e tensione del polso, condizione della parete arteriosa, dimensione e grandezza dell’onda pulsatile.
Galeno descrisse molte varietà di anomalie nel polso, e queste andrebbero ricordate dal momento che assomigliano alle descrizioni fatte nel XIX secolo.
Il termine “ritmo” era denotato dalle espressioni ritmico ed aritmico. Egli descrisse anche la qualità del ritmo. Un polso uguale era quello in cui tutte le pulsazioni erano simili tra loro. D’altra parte, le pulsazioni ineguali erano dette intermittenti in caso di battiti mancanti o pause, o intercorrenti se venivano sentiti degli extrabattiti. Il polso paradosso fu riconosciuto da Galeno con il termine “myurus recurrens”. Myurus è la parola greca per polso.
Il termine “polso paradosso” fu reintrodotto da Adolph Kussmaul in un articolo pubblicato nel 1873. Questo divenne un termine semplice ed importante nella diagnosi di tamponamento pericardico e pericardite costrittiva.
polsi patologici

Karl von Vierordt (1luglio 1818 – 22novembre 1884) descrisse per primo la presenza di un “polso irregolare” nonostante il battito regolare in un paziente con pericardite purulenta. Kussmaul riconobbe tale rapporto e, sulla base delle sue osservazioni su tre pazienti con pericardite costrittiva, coniò l’espressione “polso paradosso”. Egli descrisse in questi pazienti il polso che diventava più debole e scompariva ad intervalli regolari ripetitivi durante l’inspirazione. Kussmaul chiamò questo tipo di polso paradosso, principalmente a causa dell’incongrua relazione di una pulsazione arteriosa periferica irregolare in presenza di un regolare battito cardiaco precordiale. A differenza di Galeno, Kussmaul correlò questo reperto fisico con la malattia pericardica.
Il polso alternante di Traube potrebbe essere stato descritto per la prima volta da Galeno se il paragone con il “salto di capra” di Galeno è valido. Il polso a “salto di capra” descritto da Galeno consiste di una pulsazione seguita da un’altra di maggiore ampiezza e si verifica prima della diastole. Il polso debole e filiforme dello shock emorragico è probabilmente l’equivalente di quello descritto da Galeno come “polso piccolo”. Anche il “polso parvo”, che si riscontra nella stenosi aortica, fu descritto da Galeno sebbene non in questo contesto. Egli chiamò questo tipo di polso “formicans”.
SINCOPE E LIPOTIMIA

Nel passato sono stati usati molti termini per descrivere la perdita di coscienza e le arterie periferiche, senza però realizzare il rapporto definitivo con il ritmo cardiaco. Schechter ed i suoi associati raccontano come origina il nome delle arterie carotidi. Essi ascrivono l’uso originale del termine “carotide” a Rufo di Efeso, che deriverebbe dal termine greco per il torpore ed il sonno profondo “karosis”. Carotide significa produttore di sonno poiché si pensava che la compressione di queste arterie provocasse torpore. Tale credenza persistette anche nel Rinascimento nonostante il fatto che Curtius nel 1551 avesse mostrato che la loro legatura negli animali non determinava questo effetto. Anche Andrea Vesalio dovette credere a questa leggenda dato che le chiamò “arteriae soporiferae”.
Altri termini descrittivi per la perdita di coscienza temporanea si trovano negli scritti di Celso ed Areteo di Cappadocia. Celso utilizzò il termine “morbus cardiacus” come sinonimo di sincope. “Leipothymia” fu la parola usata da Areteo. “Thymos” vuol dire mente e “leipein” indica il volo; perciò lipotimia significa lasciare la mente.
La Medicina dovette aspettare il XIX secolo prima di correlare i reperti fisici ottenuti tramite la palpazione con l’anatomia patologica.
PALPAZIONE DEL POLSO

Durante questa epoca i clinici parigini furono all’avanguardia in questo campo. Jean Nicolas Corvisart descrisse per primo importanti reperti fisici utilizzando la palpazione, tra cui il fremito diastolico della stenosi mitralica. Il fremito è un soffio palpabile ed è simile alla sensazione prodotta dalle fusa di un gatto. Il fremito della stenosi mitralica viene rilevato più facilmente palpando l’impulso apicale. Questo è intenso poco primo della sistole.
James Hope (1801-1841) descrisse in maniera dettagliata il volume ed il contorno del polso arterioso in presenza di numerose lesioni valvolari. Egli chiarì le relazioni quantitative tra lesioni aortiche e mitraliche con il polso. La celebre descrizione fatta da Corrigan sul polso celere dell’insufficienza aortica fu anticipata da Hope. Hope fu il primo a notare il soffio proto-diastolico polmonare in associazione con l’ipertensione polmonare e ora noto come soffio di Graham Steell (27luglio 1851 – 10gennaio 1942).
Sebbene sia probabile che il polso scoccante del rigurgito aortico fosse stato descritto da molti autori prima di Corrigan, il riconoscimento eponimico dovrebbe andare ancora a Dominic Corrigan (2dicembre 1802 – 1febbraio 1880) a causa della sua dettagliata analisi e per la correlazione con il disturbo fisiopatologico di base.
LA FREQUANZA DEL POLSO CARDIACO

La sua fama resta principalmente legata ad un lavoro nel quale egli descriveva le manifestazioni cliniche dell’insufficienza aortica. L’articolo era intitolato “On Permanent Patency of the Mouth of the Aorta, or Inadequacy of the Aortic Valves”. Questa era una dettagliata analisi di tale lesione valvolare che Corrigan descrisse in associazione alle manifestazioni vascolari periferiche.
La saga della determinazione della frequenza del polso è molto interessante e abbraccia un periodo di tempo che inizia con gli antichi. I romani usavano un argano regolato con un galleggiante. Questo era un orologio ad acqua molto impreciso. Miglioramenti dell’orologio ad acqua comparvero nel Rinascimento con il Cardinale Krebs di Cues.
Fu comunque Galileo Galilei colui che inventò il primo strumento per la misurazione del polso. Galileo, insoddisfatto per l’imprecisione degli orologi ad acqua e gli ovvi svantaggi della clessidra, costruì un orologio con un pendolo. Egli lo chiamò “Pulsilogium”. Il design si basava sull’isocronismo degli oggetti pendolanti; un principio che lui scoprì nel 1583 misurando le oscillazioni di un candeliere sull’altare della Cattedrale di Pisa con il proprio polso.
IL PULSILOGIO

Nel secolo successivo, misuratori di polso furono introdotti da Santorio Santorio, Marin Mersenne e Christian Huygen. Il modello di Santorio Santorio (Capodistria, 29marzo 1561 – Venezia, 22febbraio 1636), introdotto nel 1625, utilizzava dei pesi in piombo che oscillavano in ritmo con il polso. La frequenza di oscillazione era registrata su una scala calibrata.
All’inizio del XVIII secolo, gli orologi si diffusero in larga scala. Comunque, la maggior parte degli orologi non misuravano i minuti o i secondi.
John Floyer (3marzo 1649 – 1febbraio 1734) pose rimedio a questo problema nel 1707 allorchè introdusse il suo orologio progettato principalmente per determinare il polso.
L’orologio di Floyer misurava il minuto in maniera precisa. Sfortunatamente, l’orologio di Floyer non aggiunse nessun valore scientifico alla palpazione del polso. Tutto quello che fece fu creare un’orda di strane teorie ed infondate speculazioni rispetto al polso ed alla alimentazione, tempo, sesso, sonno e veglia, gravidanza ed altro.
LA PERCUSSIONE

Sebbene l’arte della percussione risalga all’antichità come strumento per distinguere tra i timpanismi e l’ascite dell’addome, questa non divenne parte dell’armamentario diagnostico del clinico fino alla pubblicazione dell’”Inventum Novum ex Percussione Thoracis Humani”, di Auenbrugger, nel 1761.
Questa piccola monografia di 95 pagine, dedicate interamente alla percussione, diede inizio al periodo moderno della diagnosi fisica. Leopold Auenbrugger nacque nel 1722 ed era figlio di un locandiere. È largamente accettato che egli avesse adottato la sua tecnica, prendendo come esempio quella del padre di percuotere le botti dell’osteria per determinarne la quantità di vino contenuta all’interno, allo scopo di valutare i processi patologici in grado di causare alterazioni del suono dentro il torace. Ci sono due tipi di percussione: diretta ed indiretta (nota anche come mediata). Auenbrugger descrisse e praticò il tipo diretto, colpendo il torace del paziente con le punte delle dita (all’interno di un guanto) senza rimuoverne l’indumento. Questo non per eleganza o modestia, ma piuttosto come strumento che impediva alle dita di scivolare sulla pelle del paziente. L’avvento di questo libro fu veramente tempestivo dal momento che la diagnosi clinica al letto del paziente cominciava a diventare importante e necessitava di tecniche diagnostiche il più possibile semplici.
Auenbrugger e Corvisart

Herman Boerhaave, a Leida, fu uno dei primi grandi medici dell’era ad utilizzare i metodi clinici al letto del paziente nell’istruzione dei giovani medici aspiranti.
Il suo lavoro fu proseguito a Vienna dal suo pupillo, Gerhard van Swieten (Leida, 7maggio 1700 – Vienna, 18giugno 1772), che venne invitato in quell’università dall’imperatrice Maria Teresa. Il suo successore, Maximilian Stoll (12ottobre 1742 – 25maggio 1787), decise di accettare la percussione come importante strumento diagnostico nell’ambito della scuola viennese.
Fu comunque Jean Nicholas Corvisart colui che più di ogni altro promosse la percussione come elemento importante della diagnosi fisica. L’interesse di Corvisart fu stimolato dalla lettura di un lavoro sulla percussione scritto da Josef Eyeral, un pupillo di Stoll. Il grande prestigio di Corvisart, sommato alla pubblicazione dei suoi studi sulla percussione in un periodo di circa 20 anni, portò l’arte della percussione a diffondersi in tutto il mondo, uscendo dal ristretto ambito viennese, ed a diventare un importante strumento per la diagnosi fisica. Le dettagliate registrazioni cliniche di Corvisart contenevano anche dati correlanti i reperti fisici antemortem dei pazienti con le alterazioni viste all’autopsia. Corvisart utilizzò tutti i quattro elementi della diagnosi fisica nella sua valutazione della disfunzione cardiaca. Egli descrisse la presenza delle aritmie e distinse l’ipertrofia dalla dilatazione cardiaca.
PIORRY

Auenbrugger fu anche un rinomato musicista, e forse il fatto di avere un buon orecchio per i suoni non gli rendeva necessario il dovere svestire i pazienti. Ad ogni modo, la scarsa accuratezza della tecnica gli impedirono di elevare la percussione al rango di utile strumento diagnostico. Corvisart, invece, si sbarazzò sia del guanto che dell’indumento.
Pierre Adolphe Piorry, nel 1828, perfezionò le tecnica di Auenbrugger introducendo la percussione mediata. Naturalmente, ci furono delle serie obiezioni all’uso della percussione immediata o diretta. Essa era dolorosa per il paziente e poco precisa nella localizzazione del processo patologico. Furono veramente pochi coloro che riuscirono a maneggiare questa tecnica con perfetta abilità. L’introduzione del plessimetro di Piorry, che inizialmente era in legno, riuscì a superare questi svantaggi. In seguito, egli utilizzò una piccola placca in avorio che applicava al torace con una mano, sola o attaccata ad uno stetoscopio, mentre picchiettava con le dita dell’altra mano.
Piorry praticò il cosiddetto metodo topografico della percussione e fu il primo a descrivere l’ottusità cardiaca assoluta e relativa utilizzando questo approccio. Egli fu anche il primo a misurare la grandezza del cuore sulla base della percussione.
Ulteriori variazioni vennero introdotte da Sansom nel 1859, ed in seguito da Hirschfelder che chiamò questo strumento ortoplessimetro.
percussione mediata
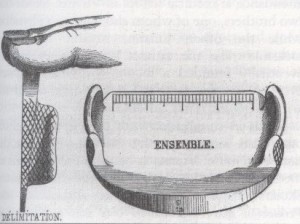
Ma anche questo, insieme ad altre inutili modificazioni del plessimetro originale e del martelletto, si mostrò inadatto.
Già nel 1831, James Hope e William Stokes (Dublino, 1ottobre 1804 – Dublino, 10gennaio 1878), indipendentemente tra loro, avevano trovato che l’uso delle dita come plessimetro era superiore agli altri metodi (questo metodo è ancor oggi in voga).
Nella seconda metà del XIX secolo e nella prima metà del XX secolo, numerosi contributi sui suoni della percussione ed il loro significato furono prodotti da clinici provenienti da diverse regioni.
Tra questi vi furono Skoda, Ebstein, Goldscheider, Hirschfelder, Camman e Clark, Brockbank, Sibson, Rotch, Ewart, e Bamberger. Alcuni di questi nomi sono stati tramandati ai posteri essendo stati associati a certi suoni percussori.
Scuole Parigina e viennese

Joseph Skoda (10dicembre 1805 – 13giugno 1881) divenne il principale sostenitore europeo non-parigino della percussione. L’eponimo segno di Skoda, presente nell’effusione pleurica massiva, è noto a generazioni di studenti medici.
La Scuola Parigina guidata da Corvisart e Laénnec, ed in seguito da Piorry, espresse la sua fiorita nomenclatura in termini empirici. Il “rumore di vaso rotto” (bruitde pot fele) di Laénnec è un esempio di questo approccio empirico. In seguito Piorry basò i suoni prodotti sull’organo percosso. Con questo approccio le note prodotte su un polmone sarebbero state descritte come “suono polmonare”, mentre quelle sul fegato come “suono epatico”, e così via.
Skoda tentò di superare questi termini imprecisi descrivendo quattro tipi di note percussorie: 1) pieno-vuoto; 2) chiaro-sordo; 3) timpanico-non timpanico; e 4) alto-basso.
In modo simile, i termini di Skoda per i suoni sentiti all’auscultazione si basavano su timbro e tono. Skoda, insieme al patologo tedesco Karl von Rokitansky, (19febbraio 1904 – 23luglio 1878) fu responsabile della fama meritata della scuola viennese come avamposto della conoscenza medica nella metà del XIX secolo.
L’AUSCULTAZIONE

L’auscultazione fu una delle tecniche usate da Ippocrate nell’esame del paziente. Egli la descrisse con queste parole: “Attraverso questa si potrà riconoscere se il torace contiene acqua o pus, ponendo l’orecchio per un certo tempo su una parte ed ascoltando un rumore simile a quello dell’aceto che bolle”.
Questa tecnica fu praticata per tutto il tempo in cui furono applicati i precetti di Ippocrate. Essa veniva eseguita ponendo l’orecchio sul torace o sull’addome del paziente e, poiché l’orecchio era applicato direttamente, è conosciuta come auscultazione diretta. Lo sfregamento della pleurite veniva in questo modo descritto chiaramente da Ippocrate. Egli lo paragonò allo scricchiolio del cuoio. Ippocrate fu anche il primo a descrivere il suono da succussione. Quando questo rumore viene sentito nel torace si può associare al pneumoidrotorace.
L’auscultazione mediata implica l’uso di uno strumento interposto tra la materia che produce il suono e l’orecchio dell’osservatore. Il suo inventore fu il medico francese René-Théophile-Marie-Hyacinthe Laennec (Quimper, 17febbraio 1781 – Douarnenez, 13agosto 1826) che, per utilizzare questo metodo creò il primo stetoscopio. Laénnec in principio praticò l’auscultazione diretta o immediata, tecnica che aveva imparato da Gaspard-Laurent Bayle (18agosto 1774 – 1816).
Robert Hooke
I possibili benefici dell’auscultazione erano stati percepiti ancor prima di Laénnec da Robert Hooke (18luglio 1635 – 3marzo 1703), segretario della Royal Society di Londra. Egli espresse la sua capacità di sentire chiaramente il battito cardiaco:
”È possibile scoprire il movimento delle parti interne dei corpi attraverso i suoni prodotti da questi”.
Renè Laénnec

Nel 1816, avverso all’idea di mettere il suo orecchio sul torace di una donna obesa con i sintomi di una disfunzione cardiaca, Renè Laénnec introdusse l’arte dell’auscultazione mediata ascoltando il cuore del paziente con un quaderno arrotolato a forma di cilindro.
Egli applicava una parte terminale di questo rotolo all’area precordiale mentre auscultava con l’orecchio all’altra estremità. Con questa forma di stetoscopio monaurale egli compì un balzo in avanti nel campo della diagnosi fisica della malattia cardiaca.
Sembra che quando Laénnec descrisse per la prima volta il “noto fatto acustico” non sapesse che anche Leonardo da Vinci conosceva questo fenomeno, e che forse era stato il primo a descrivere l’antesignano dello stetoscopio.
Nel suo “Notebooks of Leonardo da Vinci”, MacCurdy cita parola per parola le affermazioni di Leonardo:
“Se si ferma l’imbarcazione, si mette un’estremità del remo nell’acqua e si avvicina l’orecchio sull’altro capo, si possono sentire le altre navi anche a grande distanza. Si può fare lo stesso anche mettendo l’orecchio al suolo ed ascoltando le persone che passano a distanza”.
LO STETOSCOPIO DI Laénnec
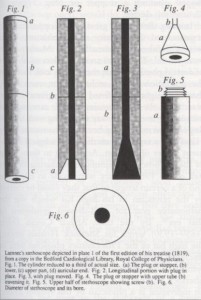
Dopo numerosi prototipi, Laénnec riuscì a sviluppare lo stetoscopio di legno. Questo modello era lungo circa 45 cm ed aveva un diametro di 4 cm. Esso era perforato al centro e presentava un tappo sul quale veniva posizionato l’orecchio. Per renderne più semplice il trasporto, era stato costruito in due parti che venivano riavvitate insieme prima dell’uso. La parola “stetoscopio” deriva dal greco e indica la funzione dell’osservare il torace.
La definizione di questo strumento da parte di Laénnec con la parola stetoscopio entrò nell’uso popolare solo qualche tempo dopo. Inizialmente venne chiamato con vari termini quali “cornet de papier”, “cilindro”, “baton”, “solometer”, e “cornet medical”. Laénnec sperimentò i primi modelli materiali di diversa densità nel tentativo di migliorare la qualità del suono trasmesso. Egli scoprì che materiali molto densi, come il vetro ed i metalli, non erano buoni trasmettitori del suono emanato dal cuore o dai polmoni. Prima di adottare lo stetoscopio di legno, Laénnec sperimentò la membrana d’intestino bovina insufflata d’aria e con un apertura centrale costituita di cartone incollato. Questo strumento non lo soddisfò, e dopo molte sostituzioni arrivò alla conclusione che il legno e la canna, sostanze di media densità, erano il miglior compromesso. Laénnec riteneva che i suoni del cuore si potevano udire meglio inserendo sull’apertura a forma d’imbuto uno stopper o tappo.
Alla ricerca del materiale e della forma più adatta

Inizialmente vi fu una grande resistenza verso la pratica dell’auscultazione. Le ragioni erano più di una. Molti pazienti avevano paura. C’era la paura da parte di certi medici di apparire come dei folli che utilizzano tale tecnica o, peggio ancora, essere scambiati con i chirurghi.
Vi era anche l’inconvenienza riguardante il trasposto dello strumento. Una tecnica per aggirare tale impedimento sarebbe stata raccontata dal londinese Hawsksley, medico rispettabile oltre che costruttore di strumenti chirurgici. Secondo lui, la maggiorparte degli stetoscopi costruiti nella prima parte del nel XIX secolo erano fatti in un unico pezzo e con una lunghezza tale che permetteva al medico di poterli trasportare all’interno degli alti cappelli che in quel periodo andavano di moda tra i gentiluomini.
Lo stetoscopio lungo fu modificato in tre parti dal Dr Judson Doland. Separando lo strumento in una parte cilindrica, nella campana e nell’auricolare, Doland si preoccupò di costruire il modello in una versione “tascabile”.
stetoscopio a forma di tromba
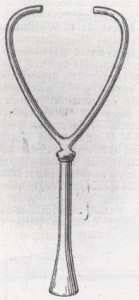
Furono provate molte modificazioni sulla terminazione pettorale per intensificare e condensare i suoni con il minimo disagio per il paziente. Infine, nelle mani del medico inglese Charles James Blasius Williams (3febbraio 1805 – 24marzo 1889), lo stetoscopio evolse in un congegno a forma di tromba che sembrò risolvere tutti i problemi dei precedenti strumenti. Williams introdusse anche un auricolare rimovibile per facilitare l’auscultazione sopra la clavicola e sulla scapola. Egli scelse l’ebanite per la sua solidità e per la facilità con cui poteva essere lavata dopo ogni uso; pratica che sostenne con forza.
L’inflessibilità dei tubi originali in legno era disagevole sia per il paziente che per il medico. Ciò condusse all’introduzione del congegno monaurale flessibile. Questa modifica fu introdotta da Nicholas Comens nel 1829 ed era costituita da due tubi rigidi articolati in modo tale da poter essere ruotati in vari angoli.
Con il passare del tempo divenne chiaro che la parete solida vibrante del legno non era necessaria del momento che era la colonna d’aria il conduttore del suono. La modifica di Comens aumentò ulteriormente la flessibilità attraverso l’introduzione di tubi in gomma indiana.
Le variazioni e le modifiche rispetto al modello originario di Laénnec proliferarono in modo tale che nel 1869 gli inglesi della Max & Son potevano offrirne 23 varietà come indicato nella scheda dei prezzi pubblicata trimestralmente.
stetoscopio binaurale
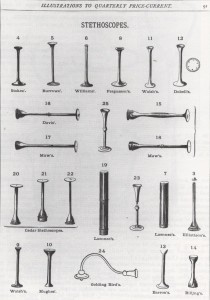
Il medico inglese Arthur Leared (1822-1879) affermò di avere inventato lo stetoscopio binaurale nel 1851. Al contrario C. T. Williams (come confermato da altri) sostenne che la paternità dell’invenzione andava attribuita a suo padre C. J. B. Williams. Egli presentò nel suo articolo un’illustrazione di quello che affermò essere stato il primo stetoscopio binaurale, così come era stato costruito dal padre nel 1829, e quindi 22 anni prima di Leared. Questo stetoscopio era formato da un pezzo di mogano a forma di tromba avvitato a due tubi in piombo ricurvi. L’estremità per l’auscultazione costituita dai 2 tubi doveva essere molto scomoda dal momento che mancava di auricolari o qualsiasi altro strumento adatto alle orecchie.
Nel 1850, George Phillip Cammann (1804-1863) sostituì i pezzi di piombo con tubi in gomma. Questo fu il prototipo del moderno stetoscopio. Le terminazioni aurali del modello di Cammann si adattavano bene al meato e fornivano una maggiore comodità oltre che chiarezza di suono. Il confort per il medico era ulteriormente accresciuto dall’allungamento dei tubi flessibili.
Dopo il 1859 comparvero delle versioni del doppio stetoscopio ancor più elaborate. Casper Wistar Pennock introdusse una versione modificata dello stetoscopio flessibile. Questa consisteva in un cavo avvolto da seta e collegato ad ogni estremità ad un cono metallico.
Il diaframma nello stetoscopio
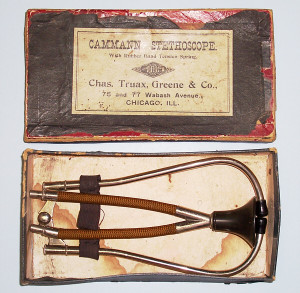
Il diaframma fu sviluppato nel 1894, ma solo nel 1924 venne combinato alla campana per opera di Howard B. Sprague (1895- 4novembre 1970).
Il diaframma fu un invenzione di Robert C. M. Bowles, un ingegnere di Brookline, in Massachusetts.
Le leggi fisiologiche e fisiche che governano l’auscultazione furono sottolineate da Rappaport e Sprague nel 1941. Questi due uomini descrissero nel 1951 anche gli effetti dei tubi cavi sull’efficienza dello stetoscopio, ed un anno dopo posero l’accento sulla relazione tra efficienza ed adeguato posizionamento dei tappini per gli orecchi.
Vi furono altre varianti allo stetoscopio. Una interessante fu il fonendoscopio, inventato dal fisico Bazzi, in collaborazione con un il medico Bianchi. I suoi inventori affermarono che tale strumento poteva amplificare e precisare la localizzazione dei suoni deboli. Questo stetoscopio conteneva come parte delle sue componenti un diaframma rigido.
FONENDOSCOPIO BAZZI-BIANCHI

Questa è solo una congettura dello storico della cardiologia, prof. Louis Acierno, ma forse, tale congegno potrebbe essere stato l’ispirazione per il diaframma di Bowles. Nel 1894 due ricercatori italiani, Aurelio Bianchi professore di Patologia presso l’Università di Parma ed Eugenio Bazzi (1854-1921) docente di Fisica presso l’Istituto Tecnico Galilei depositarono il brevetto di uno strumento per l’auscultazione chiamandolo Fonendoscopio.
Il Fonendoscopio era sostanzialmente uno stetoscopio a membrana a cui era sovrapposta una seconda membrana al centro della quale era fissato un corto stilo terminante con un bottone. Con questo accorgimento, appoggiando lo stilo del fonendoscopio su differenti parti del corpo del paziente era possibile indagare i rumori e gli echi degli organi sottostanti a differenza degli stetoscopi tradizionali che permettevano solo l’ascolto del cuore e dei polmoni.
ulteriori modifiche
Dopo l’invenzione del microfono, e nell’era moderna dei gadget elettronici, sono state introdotte ulteriori modifiche per amplificare i rumori, anche se questi strumenti non hanno mai raggiunto nessun significativo grado di popolarità, dal momento che erano ingombranti da trasportare e trasmettevano i suoni con poca chiarezza.
L’auscultazione ha permesso ai medici di catturare ed apprezzare le sfumature dei toni cardiaci, dei soffi e dei disturbi del ritmo in modo tale che questo elemento della diagnosi fisica ha acquisito un ruolo importante nella valutazione clinica dei pazienti.
Laénnec realizzò solo in minima parte l’impatto che tale metodo avrebbe avuto sulla pratica clinica in cardiologia. Le sue doti principali furono l’attenzione per il dettaglio nelle osservazioni cliniche e la correlazione di tali osservazioni con gli aspetti anatomopatologici alla necroscopia. Il trattato originale del 1819, la sua seconda edizione nel 1826 e la traduzione in inglese da parte di Forbes nel 1834 descrivono molte importanti scoperte sulla base di tale metodo.
I TONI DEL CICLO CARIACO

Egli sostenne per la prima volta che il ciclo cardiaco consisteva di due toni, sebbene la spiegazione della genesi del secondo tono fosse sbagliata. Come successive osservazioni confermarono, egli collegò correttamente il primo tono con l’inizio della sistole, ma credette erroneamente che il secondo tono fosse legato alla contrazione atriale.
Altri importanti contributi di Laénnec al letto del paziente includono: il “bruit del soufflet”, il bruit de lime”, il “bruit de scie” e il “bruit de rape”; e i suoni udibili sulle arterie che avevano una caratteristica musicale o un suono simile a quello prodotto dal soffietto. Queste sono descrizioni puramente cliniche di suoni sentiti con lo stetoscopio, e le analogie si collegano a similitudini prese dal linguaggio popolare del tempo. Dunque, “lime”, “scie” e “rape” descrivono i suoni prodotti dalla lima, dalla segatura e da una voce stridula.
INTERPRETAZIONE DELLA GENESI DI SUONI E SOFFI
La sua spiegazione sull’origine di tali suoni e dei reperti auscultatori era spesso sbagliata, ma ciò non dovrebbe andare a discapito del suo grande contributo che consiste nell’introduzione dello stetoscopio.
Nel 1825, William Stokes ne accrebbe la popolarità attraverso il suo libro sull’uso dello stetoscopio. In una delle sue lezioni al Meath Hospital, egli ne difese con forza l’uso attraverso il seguente commento:
“Lo stetoscopio non è, come lo rappresentano certi, lo sfizio di un giorno, il parto di una mente debole, uno strumento il cui uso sarà dimenticato o ricordato solo per essere ridicolizzato come la medicina universale del magnetismo animale. Questo è uno splendido regalo che la scienza ha concesso ai suoi devoti, che estenderà le nostre conoscenze e ci aprirà la strada della ricerca, conferendo contemporaneamente benefici e favori al genere umano. Questo strumento fu introdotto da un uomo il cui lavoro rimarrà come un esempio di studio del paziente, di ricerca filosofica e di brillante scoperta, e il suo uso è ora un supporto per la porzione libera, illuminata e scientifica del mondo medico.”
William Stokes fu parte di un gruppo capace di internisti che resero famosa la Scuola di Dublino.
LA SCUOLA DI DUBLINO

Al Meath Hospital lavorò a stretto contatto con Robert James Graves (Dublino, 27marzo 1796 – Dublino, 20marzo 1853), che inizialmente fu suo maestro e successivamente amico e collega.
Un importante soggetto del suo testo fu la descrizione originale di un caso di difficoltà respiratoria, le cui manifestazioni erano state esposte per la prima volta dal medico britannico John Cheyne (3febbraio 1777 – 31gennaio 1836) e sono oggi note con il termine “respiro di Cheyne-Stokes”.
Stokes descrisse anche i casi di due pazienti con un particolare tipo di pulsazione nelle vene del collo che erano probabilmente “onde cannone”, ed ancora, egli era inconsapevole che queste pulsazioni fossero un riflesso della completa dissociazione tra i battiti atriali e quelli ventricolari.
Un prodotto del “training” americano fu August Flint Sr. (20ottobre 1812 – 13marzo 1886). Egli divenne un campione della diagnosi fisica migliorando e raffinando molte manovre diagnostiche.
August Flint Sr.
 Samuel D. Gross definì Flint il Laénnec americano. L’articolo di Flint sui soffi cardiaci rappresenta una pietra miliare nella storia della cardiologia. Questo lavoro comparve in forma originaria nel 1862. A quel tempo egli era professore di Principi e Pratica di Medicina al Bellevue Hospital Medical College di New York e al Long Island College Hospital di Brooklyn, a New York.
Samuel D. Gross definì Flint il Laénnec americano. L’articolo di Flint sui soffi cardiaci rappresenta una pietra miliare nella storia della cardiologia. Questo lavoro comparve in forma originaria nel 1862. A quel tempo egli era professore di Principi e Pratica di Medicina al Bellevue Hospital Medical College di New York e al Long Island College Hospital di Brooklyn, a New York.
L’importanza del suo articolo risiede non tanto nella classificazione dei vari soffi cardiaci, ma piuttosto nella presentazione dello scenario fisiopatologico da cui potrebbe originare la presenza di tali soffi. Egli classificò prima di tutto i soffi cardiaci in relazione al loro verificarsi durante le fasi del ciclo cardiaco. Sottolineò i vari fattori utilizzati per determinare se la loro origine era organica o funzionale, e soprattutto pose l’accento sugli effetti della lesione valvolare sottostante rispetto alla funzionalità del miocardio. In altre parole, usando i termini delle moderna conoscenza fisiologica, la gravità della lesione dovrebbe essere valutata in termini di sovraccarico di pressione o volume. Egli descrisse per la prima volta la manifestazione e le caratteristiche di un soffio mitralico presistolico in presenza di rigurgito aortico, che oggi prende il nome di soffio di Austin Flint.
FONTI:
Articolo tratto da:
- Testo “The History of Cardiology” del prof. Louis J. Acierno (Capitolo 22)
RIFERIMENTI:
- Wikipedia ( R. J. H. Bertin)
- https://fr.wikipedia.org/wiki/Ren%C3%A9-Joseph_Bertin
- https://fr.wikipedia.org/wiki/Jean-Baptiste_Bouillaud
- https://en.wikipedia.org/wiki/Karl_von_Vierordt
- https://it.wikipedia.org/wiki/Jean-Nicolas_Corvisart_des_Marets
- https://en.wikipedia.org/wiki/Graham_Steell
- https://it.wikipedia.org/wiki/Santorio_Santorio
- https://it.wikipedia.org/wiki/Gerard_van_Swieten
- https://it.wikipedia.org/wiki/Pierre_Adolphe_Piorry
- https://it.wikipedia.org/wiki/William_Stokes
- https://en.wikipedia.org/wiki/Joseph_%C5%A0koda
- https://it.wikipedia.org/wiki/Ren%C3%A9_Laennec
- https://en.wikipedia.org/wiki/Gaspard_Laurent_Bayle
- https://it.wikipedia.org/wiki/Robert_Hooke
- https://en.wikipedia.org/wiki/Arthur_Leared
- https://en.wikipedia.org/wiki/Robert_James_Graves
- https://en.wikipedia.org/wiki/John_Cheyne_(physician)
- https://en.wikipedia.org/wiki/Austin_Flint_I
- https://en.wikipedia.org/wiki/Charles_James_Blasius_Williams
- Fonendoscopio Bazzi-Bianchi
Autore: dott. Concetto De Luca (novembre 2011 – parzialmente rivisto in aprile 2023)













































